Implanty zębów – przeciwwskazania
Implanty zębów od lat cieszą się niesłabnącą popularnością jako nowoczesne i trwałe rozwiązanie problemu utraty uzębienia. Pozwalają odzyskać pełną funkcjonalność jamy ustnej oraz estetyczny uśmiech. Jednakże, jak każda procedura medyczna, również wszczepienie implantu stomatologicznego wiąże się z pewnymi obostrzeniami i ograniczeniami. Istnieją sytuacje, w których decyzja o poddaniu się zabiegowi musi zostać odłożona w czasie lub całkowicie zrezygnowana. Zrozumienie tych przeciwwskazań jest kluczowe dla bezpieczeństwa pacjenta i zapewnienia optymalnych rezultatów leczenia. Niewłaściwe kwalifikacje mogą prowadzić do powikłań, przedłużonego gojenia, a nawet niepowodzenia całego procesu przyjmowania implantu przez organizm.
W niniejszym artykule przyjrzymy się dogłębnie wszystkim aspektom związanym z implantami zębów i ich przeciwwskazaniami. Omówimy zarówno te bezwzględne, które wykluczają możliwość wszczepienia implantu na stałe, jak i względne, które wymagają konsultacji ze specjalistą i potencjalnego przygotowania pacjenta. Naszym celem jest dostarczenie kompleksowych informacji, które pomogą czytelnikom świadomie podjąć decyzję dotyczącą tego typu leczenia protetycznego. Skupimy się na aspektach medycznych, psychologicznych i behawioralnych, które mogą wpływać na przebieg i sukces terapii implantologicznej. Dowiecie się Państwo, jakie schorzenia, nawyki czy przyjmowane leki mogą stanowić barierę nie do pokonania dla implantów.
Ważne jest, aby pamiętać, że każdy przypadek jest indywidualny i wymaga szczegółowej analizy przez doświadczonego lekarza stomatologa, specjalizującego się w implantologii. Samodzielne interpretowanie informacji i wyciąganie pochopnych wniosków może być szkodliwe. Dlatego też, niniejszy artykuł ma charakter informacyjny i nie zastąpi profesjonalnej konsultacji medycznej. Zachęcamy do zadawania pytań swojemu dentyście i otwartego omawiania wszelkich wątpliwości związanych z leczeniem implantologicznym.
Przeciwwskazania do wszczepienia implantów zębów związane ze stanem zdrowia ogólnego
Stan zdrowia ogólnego pacjenta odgrywa fundamentalną rolę w procesie podejmowania decyzji o wszczepieniu implantów stomatologicznych. Pewne choroby przewlekłe, nieuregulowane lub aktywne, mogą znacząco zwiększać ryzyko powikłań pooperacyjnych, spowolnić proces gojenia, a nawet doprowadzić do odrzucenia implantu przez organizm. Wśród najczęściej wymienianych przeciwwskazań znajdują się choroby sercowo-naczyniowe, takie jak niekontrolowane nadciśnienie tętnicze, ciężkie wady zastawek serca czy niedawno przebyty zawał mięśnia sercowego. Osoby cierpiące na cukrzycę, zwłaszcza tę nieprawidłowo kontrolowaną, są narażone na zwiększone ryzyko infekcji i opóźnione gojenie tkanki kostnej, co może uniemożliwić prawidłowe zespolenie implantu z kością.
Choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń rumieniowaty układowy, również mogą stanowić problem. Układ immunologiczny pacjenta, zamiast skupić się na regeneracji, może być nadmiernie aktywny, co potencjalnie prowadzi do reakcji zapalnych wokół implantu. Problemy z krzepnięciem krwi, w tym choroby takie jak hemofilia, wymagają szczególnej ostrożności i często konsultacji z hematologiem przed podjęciem decyzji o zabiegu chirurgicznym. Pacjenci po przebytych nowotworach, szczególnie poddawani radioterapii w obrębie głowy i szyi, mogą mieć osłabioną tkankę kostną i tkanki miękkie, co utrudnia stabilizację implantu i regenerację. Stan psychiczny pacjenta również ma znaczenie; aktywne, nieleczone choroby psychiczne, takie jak ciężka depresja czy schizofrenia, mogą wpływać na zdolność pacjenta do współpracy z zespołem medycznym oraz na przestrzeganie zaleceń pozabiegowych.
W niektórych przypadkach, szczególnie gdy pacjent przyjmuje leki wpływające na układ odpornościowy (np. po przeszczepach organów) lub leki hormonalne, konieczna jest szczegółowa ocena ryzyka i potencjalnych korzyści. Lekarz implantolog, współpracując z innymi specjalistami, będzie oceniał, czy korzyści z leczenia implantologicznego przeważają nad potencjalnymi zagrożeniami. Warto podkreślić, że wiele z wymienionych schorzeń nie jest bezwzględnym przeciwwskazaniem, a jedynie względnym, co oznacza, że po odpowiednim przygotowaniu pacjenta i pod kontrolą lekarza zabieg może być przeprowadzony z sukcesem.
Niewystarczająca ilość tkanki kostnej jako bariera dla implantów zębów
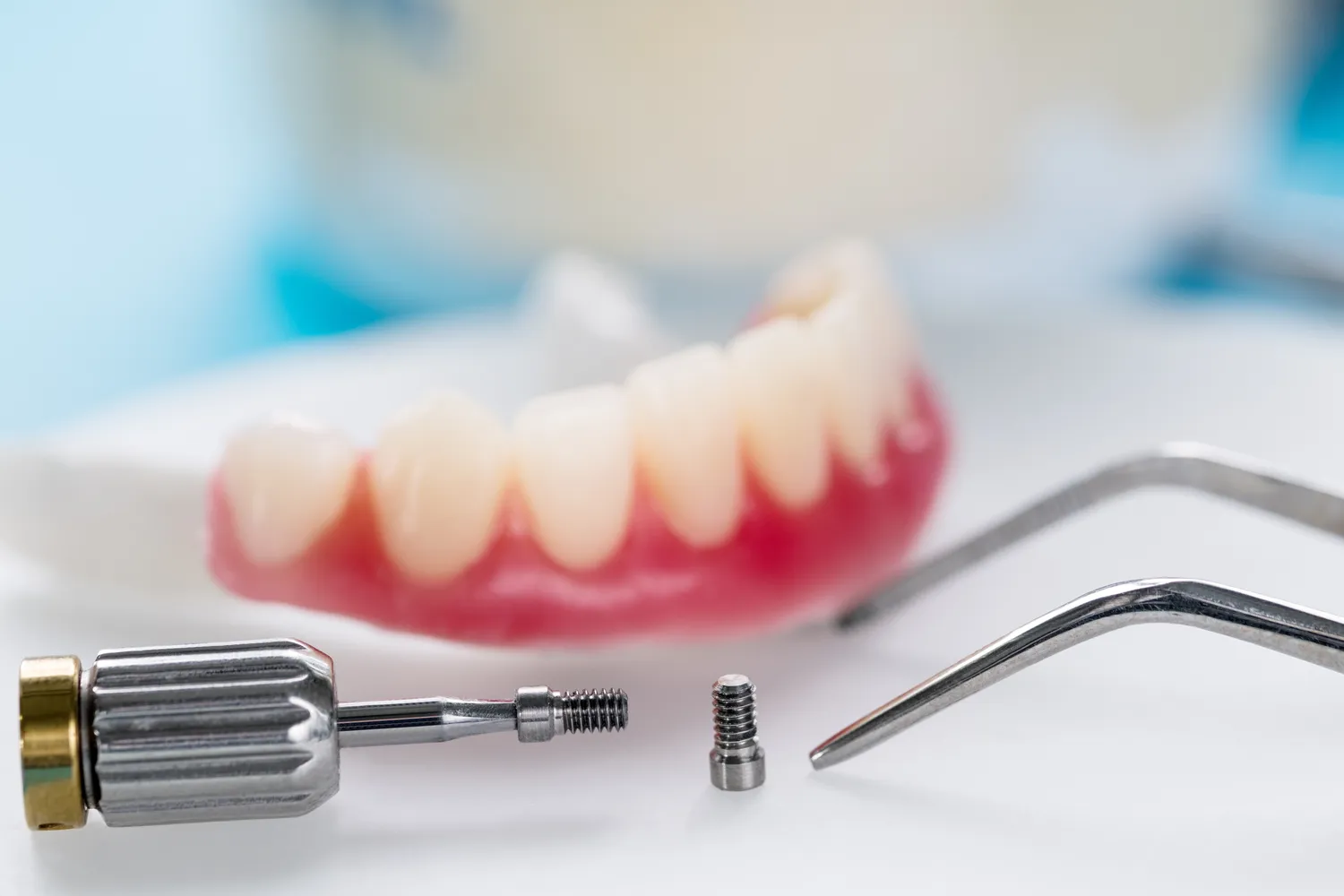
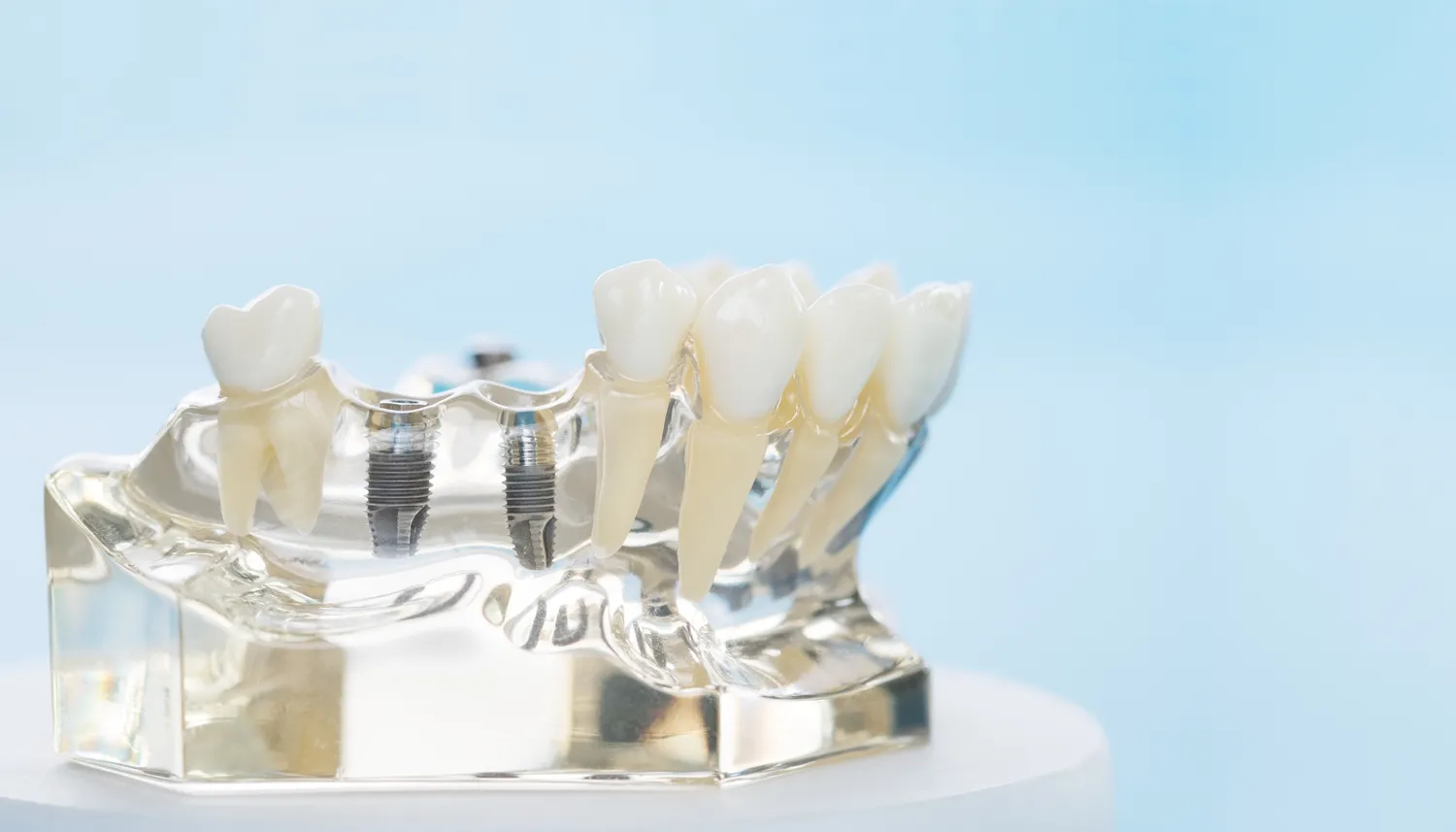
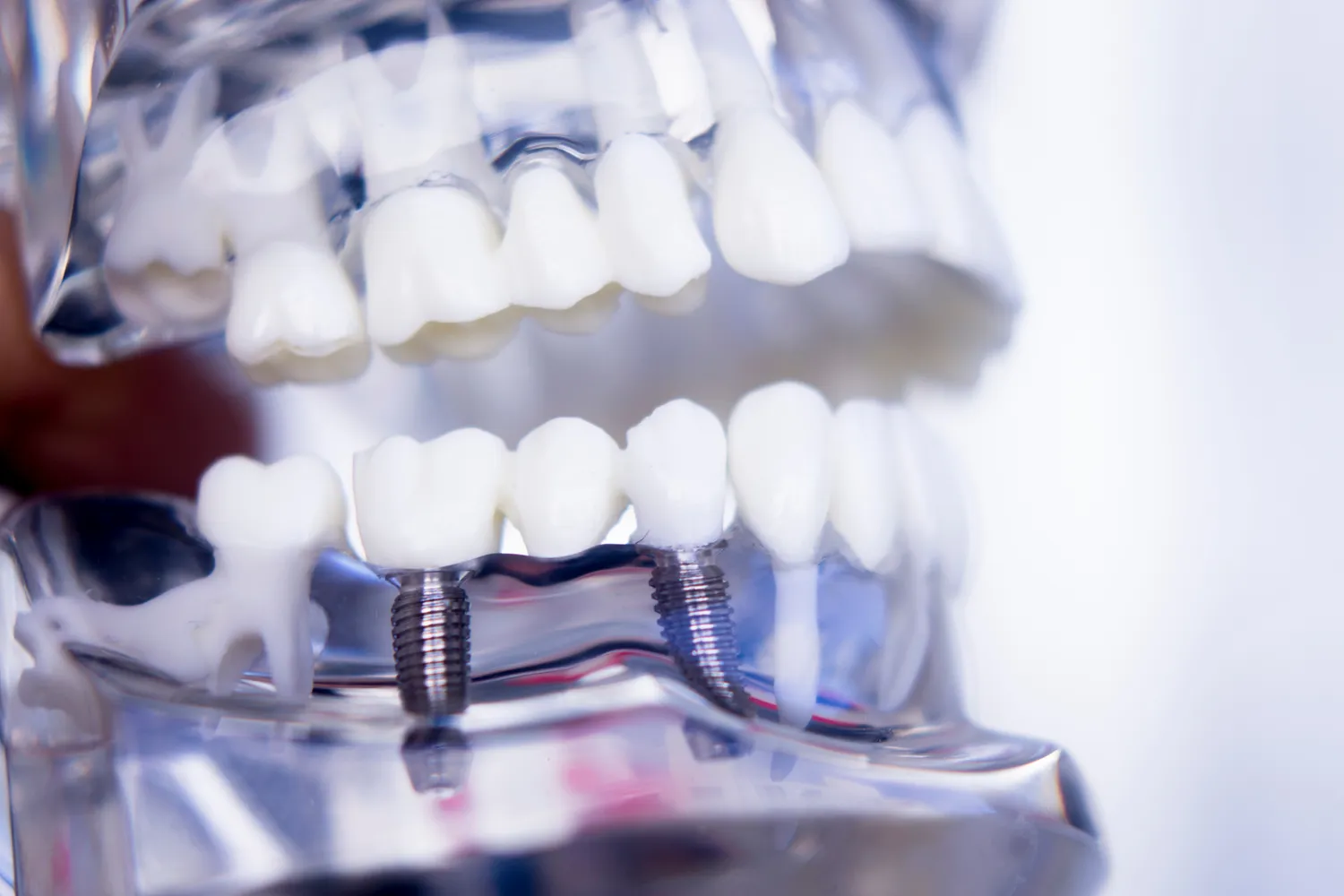
Niedostateczna ilość kości szczęki lub żuchwy może uniemożliwić prawidłowe umieszczenie implantu w odpowiedniej pozycji i głębokości. Zbyt płytkie umieszczenie implantu grozi jego mobilnością, brakiem stabilizacji, a w konsekwencji niepowodzeniem leczenia. Zbyt głębokie umieszczenie, szczególnie w szczęce, może prowadzić do uszkodzenia struktur anatomicznych, takich jak zatoka szczękowa czy nerwy, co wiąże się z ryzykiem powikłań neurologicznych lub problemów z oddychaniem. Ponadto, nawet jeśli implant uda się wszczepić, brak odpowiedniego wsparcia kostnego może prowadzić do jego przeciążenia w przyszłości, co skutkuje stanami zapalnymi i utratą implantu.
Na szczęście, współczesna stomatologia oferuje rozwiązania, które pozwalają pokonać tę barierę. Procedury takie jak sterowana regeneracja kości (GBR) lub podniesienie dna zatoki szczękowej (sinus lift) pozwalają na odbudowę utraconej tkanki kostnej przed wszczepieniem implantu. Wykorzystuje się do tego materiały kościozastępcze, własną tkankę kostną pacjenta lub specjalne membrany. Czasami możliwe jest również zastosowanie implantów o specjalnej konstrukcji, krótszych lub o zmienionej średnicy, które mogą być wszczepione w warunkach ograniczonej ilości kości. Decyzja o konieczności i metodzie regeneracji kości zawsze wymaga precyzyjnej diagnostyki obrazowej, takiej jak tomografia komputerowa CBCT, która pozwala ocenić trójwymiarową strukturę kości.
Problemy z higieną jamy ustnej i palenie tytoniu jako czynniki ryzyka dla implantów
Dbanie o nienaganną higienę jamy ustnej jest absolutnie kluczowe dla sukcesu leczenia implantologicznego, zarówno przed, w trakcie, jak i po zabiegu wszczepienia implantu. Zaniedbania w tej kwestii stanowią jedno z głównych przeciwwskazań do wszczepienia implantów zębów, ponieważ sprzyjają rozwojowi stanów zapalnych i infekcji. Bakterie obecne w płytce nazębnej mogą łatwo kolonizować powierzchnię implantu, prowadząc do zapalenia dziąseł (gingivitis) i błony śluzowej wokół implantu (mucositis), a w dalszej kolejności do zapalenia tkanki kostnej otaczającej implant (peri-implantitis). Peri-implantitis jest poważnym powikłaniem, które może skutkować utratą stabilności implantu i koniecznością jego usunięcia.
Palenie tytoniu jest kolejnym, bardzo istotnym czynnikiem ryzyka, który znacząco obniża szanse na powodzenie terapii implantologicznej. Nikotyna zawarta w papierosach prowadzi do zwężenia naczyń krwionośnych, co zaburza dopływ tlenu i składników odżywczych do tkanki kostnej i dziąseł. To z kolei spowalnia proces gojenia, osłabia zdolność organizmu do walki z infekcjami i zwiększa ryzyko wystąpienia peri-implantitis. Badania naukowe jednoznacznie wskazują, że palacze mają znacznie wyższe wskaźniki niepowodzeń implantów w porównaniu do osób niepalących. Dlatego też, lekarze często zalecają pacjentom rzucenie palenia na kilka tygodni przed zabiegiem i utrzymanie abstynencji przez okres gojenia.
Inne czynniki związane ze stylem życia, które mogą wpływać negatywnie na implanty, to nadmierne spożywanie alkoholu, stosowanie substancji psychoaktywnych, a także niektóre schorzenia ogólnoustrojowe, które osłabiają układ odpornościowy. Pacjenci zmagający się z bruksizmem (nadmiernym zaciskaniem zębów i zgrzytaniem) również wymagają szczególnej uwagi. Silne siły żucia generowane podczas bruksizmu mogą nadmiernie obciążać implanty, prowadząc do ich uszkodzenia lub utraty stabilności. W takich przypadkach często zaleca się stosowanie specjalnych nakładek ochronnych na zęby (tzw. szyn nocnych) w celu zminimalizowania ryzyka.
Wpływ chorób przyzębia i innych schorzeń jamy ustnej na implanty
Choroby przyzębia, powszechnie znane jako paradontoza, stanowią poważne przeciwwskazanie do wszczepienia implantów zębów, jeśli nie zostaną wcześniej skutecznie wyleczone. Paradontoza to przewlekły stan zapalny tkanek otaczających ząb, który prowadzi do stopniowego niszczenia kości szczęki lub żuchwy, a także do rozchwiania i utraty zębów. Pacjenci z aktywną, niekontrolowaną chorobą przyzębia mają w jamie ustnej wysokie stężenie bakterii patogennych, które mogą łatwo zaatakować również powierzchnię implantu po jego wszczepieniu. Wszczepienie implantu w środowisku zakażonym paradontozą niemal gwarantuje rozwój peri-implantitis, prowadząc do szybkiej utraty implantu.
Dlatego też, przed przystąpieniem do leczenia implantologicznego, kluczowe jest przeprowadzenie kompleksowego leczenia chorób przyzębia. Obejmuje ono profesjonalne oczyszczenie zębów z kamienia i osadu, instruktaż higieny jamy ustnej, a w niektórych przypadkach zabiegi chirurgiczne mające na celu regenerację utraconych tkanek przyzębia. Dopiero po osiągnięciu stabilizacji stanu przyzębia i wykazaniu przez pacjenta zdolności do utrzymania prawidłowej higieny, można rozważać wszczepienie implantów. Nawet po zakończonym leczeniu implantologicznym, pacjenci z historią paradontozy wymagają regularnych, częstszych wizyt kontrolnych i profesjonalnych zabiegów higienizacyjnych, aby zapobiec nawrotowi choroby.
Inne schorzenia jamy ustnej, które mogą wpływać na implanty, to między innymi aktywne infekcje bakteryjne lub grzybicze, niezleczone ubytki próchnicowe w zębach sąsiadujących z planowanym miejscem wszczepienia, czy stany zapalne błony śluzowej. Nieleczone ropnie zębopochodne również stanowią bezwzględne przeciwwskazanie. Ważne jest również upewnienie się, że pacjent nie ma alergii na materiały, z których wykonane są implanty (najczęściej tytan) lub materiały używane podczas zabiegu (np. materiały kościotwórcze). Chociaż alergie na tytan są niezwykle rzadkie, zawsze należy o nich poinformować lekarza.
Niektóre leki i terapie farmakologiczne jako przeciwwskazania do implantów
Przyjmowanie niektórych leków i poddawanie się określonym terapiom farmakologicznym może stanowić istotne przeciwwskazanie do wszczepienia implantów zębów lub wymagać specjalnych środków ostrożności i konsultacji z lekarzem prowadzącym. Jedną z grup leków, które mogą wpływać na proces gojenia i integrację implantu z kością, są kortykosteroidy, przyjmowane doustnie lub w postaci iniekcji długodziałających. Długotrwałe stosowanie tych leków osłabia układ odpornościowy, co zwiększa ryzyko infekcji i może zaburzać proces osteointegracji.
Leki immunosupresyjne, stosowane u pacjentów po przeszczepach narządów lub w leczeniu chorób autoimmunologicznych, również wymagają szczególnej uwagi. Ich działanie polega na celowym osłabieniu odpowiedzi immunologicznej organizmu, co może utrudnić gojenie i zwiększyć podatność na infekcje. W takich przypadkach decyzja o implantacji powinna być podjęta po dokładnej analizie ryzyka i korzyści, często w porozumieniu z lekarzem transplantologiem lub immunologiem.
Przyjmowanie bisfosfonianów, leków stosowanych w leczeniu osteoporozy i niektórych nowotworów z przerzutami do kości, stanowi specyficzne przeciwwskazanie względne. Bisfosfoniany mogą negatywnie wpływać na metabolizm tkanki kostnej i zwiększać ryzyko martwicy kości szczęki lub żuchwy (osteonekrozy), szczególnie po zabiegach chirurgicznych. Ryzyko to jest szczególnie wysokie w przypadku dożylnego podawania bisfosfonianów i długotrwałego leczenia. Przed wszczepieniem implantu u pacjentów przyjmujących te leki konieczna jest konsultacja z lekarzem prowadzącym, ocena ryzyka i potencjalne dostosowanie terapii lub wybór alternatywnych metod leczenia.
Należy również wspomnieć o lekach wpływających na krzepnięcie krwi, takich jak warfaryna czy nowe doustne antykoagulanty (NOAC). Chociaż nie są one bezwzględnym przeciwwskazaniem, wymagają ścisłej kontroli parametrów krzepnięcia krwi przed i po zabiegu, a czasami konieczne jest czasowe zmodyfikowanie dawki pod nadzorem lekarza. Wszelkie wątpliwości dotyczące przyjmowanych leków powinny być zgłaszane lekarzowi implantologowi.
Przeciwwskazania związane z wiekiem i rozwojem organizmu pacjenta
Wiek pacjenta jest kolejnym, istotnym czynnikiem, który należy wziąć pod uwagę przy planowaniu leczenia implantologicznego. Chociaż nie ma ściśle określonej górnej granicy wieku, która wykluczałaby możliwość wszczepienia implantu, to istnieją pewne aspekty związane z wiekiem, które mogą wpływać na decyzję. U osób starszych, organizm może mieć wolniejszy proces gojenia, a także częściej występują choroby przewlekłe, które mogą stanowić przeciwwskazania, jak wspomniano wcześniej. Jednakże, jeśli starszy pacjent cieszy się dobrym ogólnym stanem zdrowia i prawidłową higieną jamy ustnej, wiek sam w sobie nie powinien być przeszkodą.
Z drugiej strony, wszczepianie implantów u osób młodych, zwłaszcza u nastolatków i młodych dorosłych, wymaga szczególnej ostrożności. Głównym powodem jest fakt, że układ kostny, w tym kości szczęki i żuchwy, nadal się rozwija i może się zmieniać przez wiele lat. Wszczepienie implantu w wieku, gdy kości nie osiągnęły jeszcze swojego ostatecznego kształtu i rozmiaru, może prowadzić do problemów w przyszłości. Implant wszczepiony w młodym wieku może nie podążać za naturalnym wzrostem kości szczęki, co może skutkować nieprawidłowym położeniem implantu względem innych zębów, problemami z zgryzem, a nawet koniecznością jego usunięcia i ponownego wszczepienia w późniejszym wieku.
Dlatego też, w przypadku pacjentów, u których rozwój kostny nie został jeszcze zakończony, lekarze zazwyczaj zalecają poczekanie z wszczepieniem implantów do momentu zakończenia wzrostu. Precyzyjne określenie, kiedy rozwój kostny jest zakończony, wymaga często wykonania zdjęć rentgenowskich całego szkieletu, w tym dłoni, które pozwalają ocenić wiek kostny pacjenta. W sytuacjach, gdy utrata zęba powoduje znaczące problemy funkcjonalne lub estetyczne u młodej osoby, mogą być rozważane tymczasowe rozwiązania protetyczne, takie jak mosty czy protezy ruchome, do czasu osiągnięcia wieku umożliwiającego bezpieczne wszczepienie implantu. Zawsze kluczowa jest indywidualna ocena każdego przypadku przez doświadczonego specjalistę.
Specjalne sytuacje medyczne i psychologiczne jako przeciwwskazania do implantów
Istnieje szereg specyficznych sytuacji medycznych i psychologicznych, które mogą stanowić przeciwwskazanie do wszczepienia implantów zębów lub wymagać bardzo starannego rozważenia i przygotowania. Jednym z przykładów są pacjenci z aktywną chorobą nowotworową, poddawani chemioterapii lub radioterapii, zwłaszcza w obrębie głowy i szyi. Terapie te mogą znacząco osłabić układ odpornościowy, zaburzyć zdolność tkanki kostnej do regeneracji i zwiększyć ryzyko infekcji. W takich przypadkach, leczenie implantologiczne jest zazwyczaj odkładane do momentu zakończenia terapii przeciwnowotworowej i uzyskania stabilizacji stanu zdrowia pacjenta.
Pacjenci z zaburzeniami odżywiania, takimi jak anoreksja czy bulimia, również mogą stanowić wyzwanie dla implantologii. Te schorzenia często wiążą się z niedożywieniem, niedoborami witamin i minerałów, co negatywnie wpływa na proces gojenia i zdrowie tkanki kostnej. Ponadto, kwas żołądkowy u osób z bulimią może uszkadzać szkliwo zębów, a także wpływać na stan błony śluzowej jamy ustnej. Leczenie implantologiczne u takich pacjentów wymagałoby najpierw kompleksowej terapii zaburzeń odżywiania.
W przypadku pacjentów z aktywnymi, nieleczonymi chorobami psychicznymi, takimi jak ciężka depresja, zaburzenia lękowe, czy schizofrenia, konieczna jest ocena ich zdolności do współpracy z zespołem terapeutycznym oraz przestrzegania zaleceń pozabiegowych. Nieleczone problemy psychiczne mogą utrudniać właściwą higienę jamy ustnej, regularne wizyty kontrolne, a także wpływać na percepcję bólu i komfort pacjenta. W takich sytuacjach, niezbędna może być konsultacja z psychiatrą, aby ocenić, czy pacjent jest gotowy na podjęcie leczenia implantologicznego.
Należy również wspomnieć o pacjentach, którzy wykazują silne reakcje lękowe na procedury medyczne, w tym na zabiegi stomatologiczne. Choć lęk sam w sobie nie jest przeciwwskazaniem, może wymagać zastosowania specjalnych technik radzenia sobie ze stresem, sedacji lub nawet przeprowadzenia zabiegu w znieczuleniu ogólnym, co oczywiście wiąże się z dodatkowymi kosztami i ryzykiem. Ważne jest, aby pacjent otwarcie komunikował swoje obawy lekarzowi.