Kurzajki od czego?
Kurzajki, znane również jako brodawki, to powszechny problem dermatologiczny, który dotyka osoby w każdym wieku. Choć zazwyczaj niegroźne, mogą być uciążliwe, bolesne, a także wpływać na estetykę. Zrozumienie przyczyn ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. Głównym winowajcą jest wirus brodawczaka ludzkiego (HPV), który przenosi się drogą kontaktową.
Wirus HPV występuje w wielu odmianach, a niektóre z nich odpowiadają za rozwój kurzajek na skórze. Zakażenie często następuje poprzez bezpośredni kontakt z zainfekowaną osobą lub poprzez dotykanie przedmiotów, na których wirus przetrwał. Miejsca takie jak baseny, siłownie, przebieralnie czy wspólne łazienki stwarzają dogodne warunki do jego rozprzestrzeniania się ze względu na wilgotne środowisko sprzyjające przeżyciu wirusa. Nawet drobne skaleczenia, zadrapania czy otarcia na skórze mogą stanowić bramę dla wirusa do wniknięcia do organizmu.
Czynnikami zwiększającymi ryzyko zarażenia się wirusem HPV i rozwoju kurzajek są między innymi osłabiona odporność organizmu. Osoby z obniżoną funkcją układu immunologicznego, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych czy stresu, są bardziej podatne na infekcje wirusowe. Również dzieci, których układ odpornościowy nie jest jeszcze w pełni rozwinięty, częściej borykają się z problemem kurzajek. Ważne jest, aby pamiętać, że kurzajki są zaraźliwe, dlatego należy unikać dotykania ich oraz dzielenia się osobistymi przedmiotami, takimi jak ręczniki czy obuwie.
Wirus HPV może pozostawać w uśpieniu przez długi czas, a objawy pojawić się dopiero po kilku tygodniach lub miesiącach od zakażenia. To sprawia, że czasami trudno jest jednoznacznie ustalić, skąd pochodzi infekcja. Warto być świadomym tych mechanizmów, aby lepiej chronić siebie i swoich bliskich przed tym powszechnym problemem skórnym.
Wpływ wirusa HPV na powstawanie kurzajek i rodzaje zmian
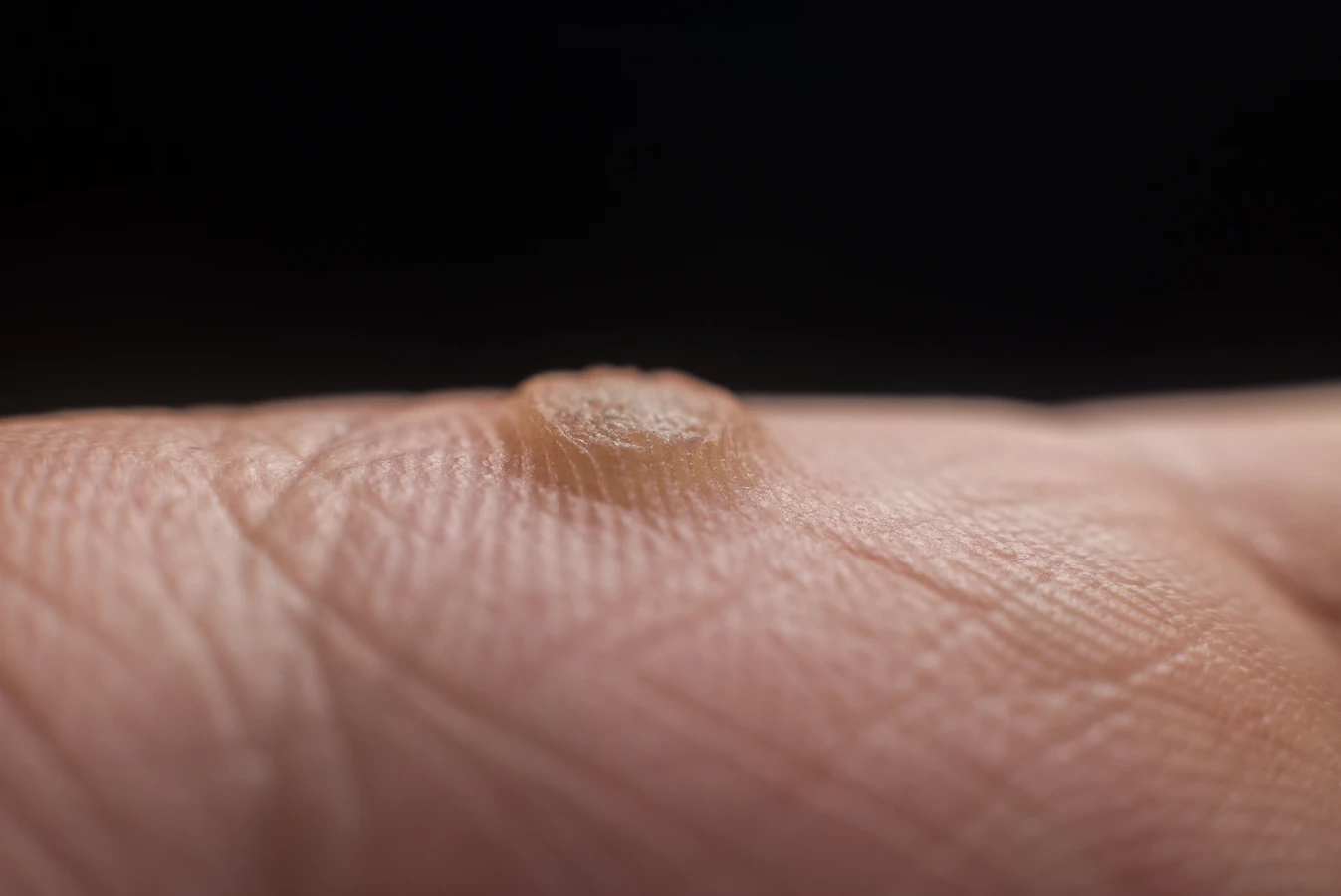
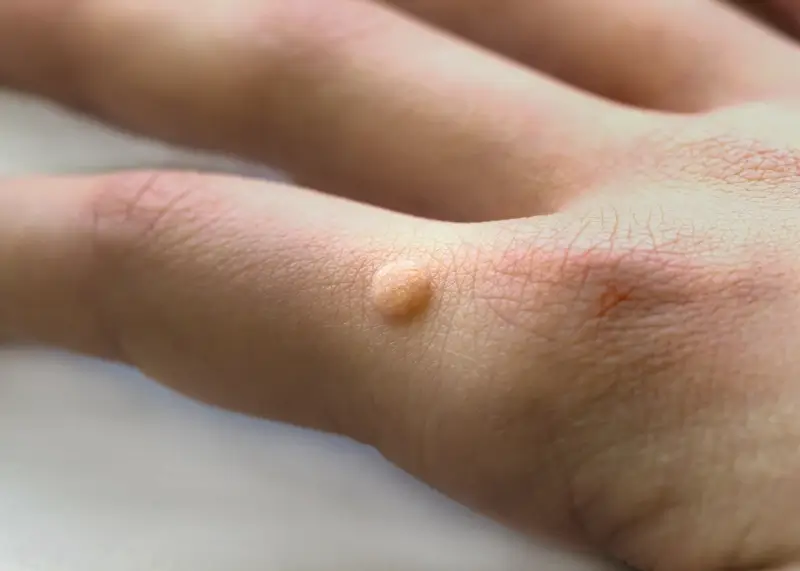
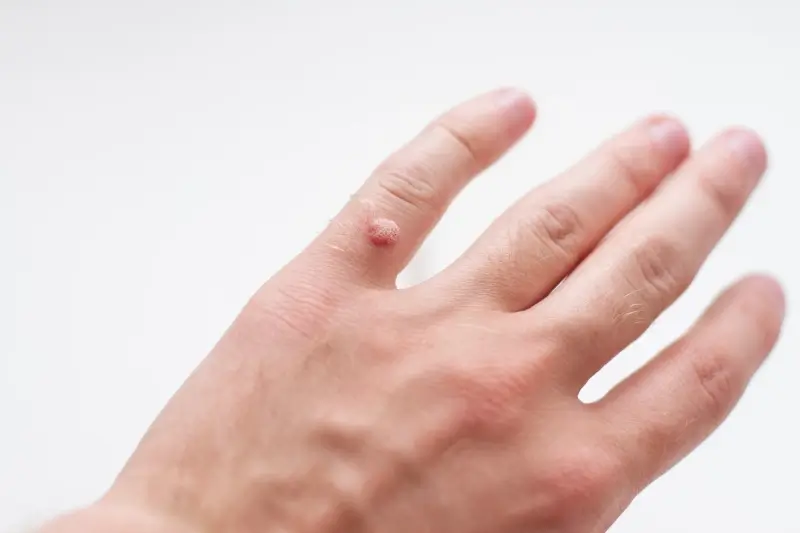
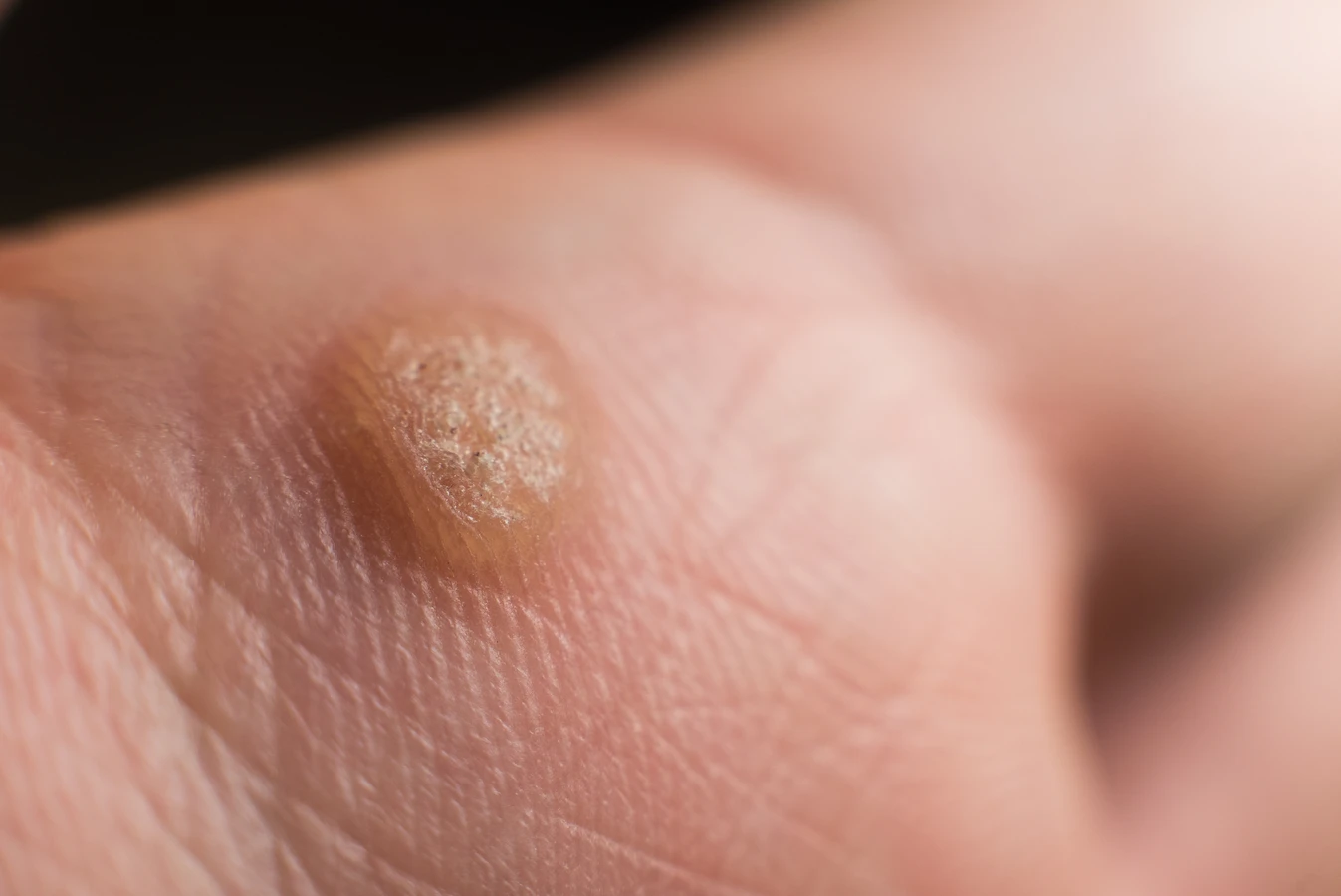
Wirus brodawczaka ludzkiego (HPV) jest bezpośrednią przyczyną powstawania kurzajek. Istnieje ponad 100 typów tego wirusa, a około 60 z nich powoduje zmiany skórne, w tym brodawki zwykłe, potowe, mozaikowe, czy te zlokalizowane na stopach (brodawki podeszwowe). Każdy typ wirusa HPV może manifestować się nieco inaczej, preferując różne obszary ciała i wywołując zmiany o odmiennej budowie i wielkości.
Brodawki zwykłe, najczęściej spotykane, charakteryzują się szorstką, nierówną powierzchnią i zazwyczaj pojawiają się na dłoniach, palcach czy łokciach. Brodawki potowe, zwane także płaskimi, są mniejsze, gładsze i mogą występować w skupiskach, szczególnie na twarzy, szyi i grzbietach dłoni. Brodawki podeszwowe, umiejscowione na podeszwach stóp, często są bolesne podczas chodzenia ze względu na nacisk, jaki wywiera na nie ciężar ciała, i mogą być trudne do odróżnienia od odcisków, ponieważ rosną do wewnątrz.
Kurzajki mozaikowe to skupiska kilku brodawek połączonych ze sobą, tworzące większą, łuszczącą się powierzchnię. Wirus HPV namnaża się w komórkach naskórka, powodując ich nadmierny rozrost i charakterystyczne zmiany. Okres inkubacji wirusa może być zróżnicowany, od kilku tygodni do nawet kilku miesięcy, co utrudnia powiązanie infekcji z konkretnym źródłem. Zakażenie następuje przez kontakt bezpośredni ze skórą osoby zakażonej lub przez kontakt z przedmiotami zanieczyszczonymi wirusem, szczególnie w miejscach publicznych o podwyższonej wilgotności.
Układ odpornościowy każdego człowieka reaguje na wirusa HPV w inny sposób. U niektórych osób wirus może zostać skutecznie zwalczony, nie wywołując żadnych objawów. U innych może przejść w stan uśpienia, aby po pewnym czasie aktywować się i doprowadzić do powstania widocznych brodawek. Ważne jest, aby pamiętać, że kurzajki są zakaźne, a nieleczone mogą rozprzestrzeniać się na inne części ciała lub przenosić na inne osoby.
Sposoby transmisji wirusa brodawczaka ludzkiego i drogi zakażenia
Istotnym czynnikiem ułatwiającym wniknięcie wirusa do organizmu są wszelkiego rodzaju uszkodzenia naskórka. Nawet niewielkie skaleczenia, zadrapania, otarcia czy maceracja skóry (np. spowodowana długotrwałym kontaktem z wodą) mogą stanowić otwartą „bramę” dla wirusa. Dlatego osoby, które często doświadczają drobnych urazów skóry, są bardziej narażone na infekcję. Wirus HPV może przetrwać na powierzchniach przez pewien czas, dlatego należy zachować ostrożność w miejscach publicznych.
Samowstrzykiwanie wirusa, czyli przenoszenie go z jednej części ciała na inną poprzez dotykanie istniejącej kurzajki, a następnie innych obszarów skóry, jest kolejnym częstym sposobem rozprzestrzeniania się infekcji. Jest to powód, dla którego jedna brodawka może szybko przekształcić się w wiele. Szczególnie wrażliwe na ten rodzaj transmisji są dzieci, które często dotykają zmian skórnych i przenoszą wirusa w inne miejsca.
Dodatkowo, istnieją pewne czynniki, które mogą zwiększać podatność na zakażenie wirusem HPV. Należą do nich między innymi: osłabiony układ odpornościowy, wynikający z chorób przewlekłych, przyjmowania leków immunosupresyjnych, stresu czy niedoborów żywieniowych. Dzieci i osoby starsze, których układ odpornościowy może być mniej wydajny, są również bardziej narażone. Należy podkreślić, że kurzajki są zmianami zakaźnymi, dlatego profilaktyka i odpowiednia higiena są kluczowe w zapobieganiu ich powstawaniu i rozprzestrzenianiu.
Czynniki zwiększające ryzyko zarażenia się wirusem HPV i wystąpienia kurzajek
Choć kontakt z wirusem HPV jest warunkiem koniecznym do powstania kurzajek, nie każdy, kto się z nim zetknie, zachoruje. Istnieje szereg czynników, które znacząco zwiększają ryzyko zarażenia się wirusem brodawczaka ludzkiego i w konsekwencji rozwoju brodawek skórnych. Jednym z najważniejszych jest stan układu odpornościowego organizmu. Osoby z osłabioną odpornością, na przykład w wyniku chorób takich jak HIV/AIDS, cukrzyca, czy poddawane leczeniu immunosupresyjnemu (np. po przeszczepach narządów lub w chorobach autoimmunologicznych), są znacznie bardziej podatne na infekcje HPV.
Stres chroniczny, niedobory żywieniowe oraz brak wystarczającej ilości snu również negatywnie wpływają na funkcjonowanie układu immunologicznego, czyniąc organizm bardziej podatnym na wirusy. Dotyczy to również dzieci, których układ odpornościowy wciąż się rozwija, a także osób starszych, u których naturalna odporność może być obniżona. W tych grupach wiekowych kurzajki są szczególnie powszechne.
Kolejnym istotnym czynnikiem jest stan skóry. Uszkodzenia naskórka, takie jak drobne ranki, skaleczenia, otarcia, czy nawet maceracja skóry spowodowana długotrwałym kontaktem z wodą (np. u osób pracujących w wilgotnym środowisku lub pływaków), stanowią łatwiejszą drogę wnikania wirusa do organizmu. Dlatego miejsca, gdzie skóra jest często narażona na urazy lub wilgoć, są bardziej podatne na infekcje wirusowe.
Uzupełniając poprzednie wątki, należy wymienić także czynniki behawioralne i środowiskowe. Osoby często korzystające z miejsc publicznych o podwyższonej wilgotności i temperaturze, takich jak baseny, siłownie, szatnie, czy łaźnie, mają większe ryzyko kontaktu z wirusem HPV. Wirus może przetrwać na wilgotnych powierzchniach, takich jak podłogi, poręcze czy sprzęt sportowy. Dzielenie się przedmiotami osobistymi, takimi jak ręczniki, obuwie czy narzędzia do manicure, również może prowadzić do przeniesienia wirusa. Warto pamiętać, że kurzajki są zmianami zakaźnymi, a ich nieleczone lub zignorowane mogą się rozprzestrzeniać, dlatego profilaktyka i higiena są kluczowe.
Profilaktyka i zapobieganie powstawaniu kurzajek na skórze
Zapobieganie powstawaniu kurzajek polega przede wszystkim na minimalizowaniu ryzyka kontaktu z wirusem brodawczaka ludzkiego (HPV) oraz na dbaniu o ogólną kondycję organizmu. Podstawą profilaktyki jest unikanie miejsc, gdzie wirus może łatwo się rozprzestrzeniać, a jeśli już musimy z nich korzystać, należy zachować szczególną ostrożność. W miejscach takich jak baseny, sauny, siłownie czy publiczne prysznice, zawsze noś klapki lub inne obuwie ochronne. Zapobiega to bezpośredniemu kontaktowi stóp z potencjalnie zakażonymi powierzchniami.
Higiena osobista odgrywa kluczową rolę. Regularne mycie rąk, zwłaszcza po powrocie do domu, skorzystaniu z toalety publicznej czy wizycie w miejscach publicznych, pomaga usunąć potencjalne wirusy z powierzchni skóry. Unikaj dotykania twarzy, zwłaszcza okolic ust i nosa, jeśli nie masz pewności, że Twoje ręce są czyste. Ważne jest również, aby nie dzielić się osobistymi przedmiotami, takimi jak ręczniki, skarpetki, ubrania czy narzędzia do pielęgnacji paznokci, ponieważ mogą one przenosić wirusa.
Wzmocnienie układu odpornościowego jest kolejnym filarem profilaktyki. Zadbaj o zdrową, zbilansowaną dietę bogatą w witaminy i minerały, szczególnie te wspierające odporność, jak witamina C, D czy cynk. Regularna aktywność fizyczna, odpowiednia ilość snu i unikanie chronicznego stresu również przyczyniają się do silniejszej odporności organizmu, co zmniejsza podatność na infekcje wirusowe. Jeśli Twoja skóra jest sucha lub skłonna do pękania, regularnie stosuj kremy nawilżające, aby utrzymać ją w dobrej kondycji i zapobiec powstawaniu mikrourazów, które mogą ułatwić wirusowi wnikanie do organizmu.
Warto również wspomnieć o szczepieniach przeciwko HPV, które są dostępne dla młodzieży i młodych dorosłych. Choć szczepienia te są ukierunkowane głównie na zapobieganie rakowi szyjki macicy i innym nowotworom związanym z wirusem HPV, mogą one również zmniejszyć ryzyko rozwoju brodawek narządów płciowych i niektórych typów brodawek skórnych. Pamiętaj, że nawet jeśli nie masz widocznych kurzajek, możesz być nosicielem wirusa i nieświadomie przenosić go na innych, dlatego świadomość i profilaktyka są ważne dla całego społeczeństwa.
Jak leczyć kurzajki od czego gdy już się pojawią na skórze
Gdy kurzajki już się pojawią, istnieje wiele metod leczenia, zarówno domowych, jak i profesjonalnych, które mogą pomóc w ich usunięciu. Wybór metody zależy od wielkości, lokalizacji, liczby kurzajek oraz indywidualnych preferencji pacjenta. Warto pamiętać, że kurzajki są wywołane przez wirusa, dlatego celem leczenia jest zniszczenie zainfekowanych komórek naskórka i pobudzenie układu odpornościowego do walki z wirusem.
Metody dostępne bez recepty obejmują preparaty zawierające kwas salicylowy lub kwas mlekowy. Dostępne są w formie płynów, żeli, plastrów lub maści. Działają one poprzez stopniowe złuszczanie naskórka, w tym zainfekowanych komórek. Stosowanie tych preparatów wymaga cierpliwości i regularności, a efekty mogą być widoczne po kilku tygodniach. Ważne jest, aby stosować je zgodnie z instrukcją, unikając kontaktu ze zdrową skórą wokół kurzajki, co może spowodować podrażnienie lub nawet uszkodzenie naskórka.
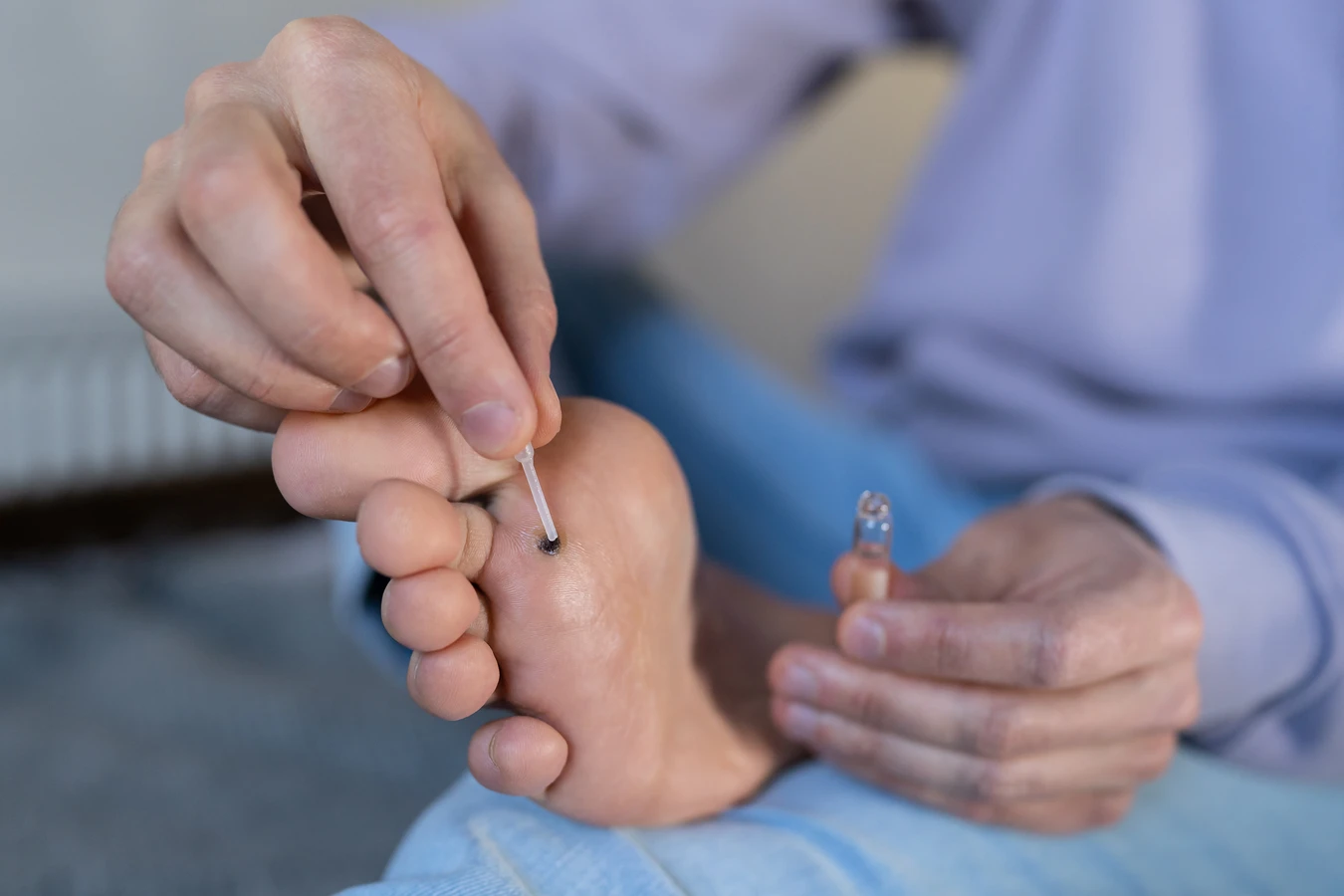
W przypadku trudniejszych do usunięcia kurzajek lub gdy domowe metody nie przynoszą rezultatów, konieczna może być wizyta u lekarza dermatologa. Lekarz może zaproponować bardziej zaawansowane metody leczenia. Jedną z nich jest krioterapię, czyli zamrażanie kurzajki ciekłym azotem. Procedura ta powoduje zniszczenie zainfekowanych komórek poprzez ekstremalnie niską temperaturę. Czasami konieczne jest kilkukrotne powtórzenie zabiegu w celu całkowitego usunięcia brodawki.
Inne metody stosowane przez lekarzy to elektrokoagulacja (wypalanie kurzajki prądem elektrycznym), łyżeczkowanie (mechaniczne usunięcie kurzajki) lub leczenie laserowe. W niektórych przypadkach lekarz może również przepisać leki o działające miejscowo, zawierające np. imikwimod, który stymuluje układ odpornościowy do walki z wirusem HPV, lub inne preparaty o działaniu keratolitycznym. Należy pamiętać, że kurzajki mogą nawracać, dlatego po leczeniu ważne jest dalsze przestrzeganie zasad profilaktyki i higieny, aby zminimalizować ryzyko ponownego pojawienia się zmian skórnych.
Kiedy należy skonsultować się z lekarzem w sprawie leczenia kurzajek
Choć wiele kurzajek można skutecznie leczyć domowymi sposobami, istnieją pewne sytuacje, w których niezbędna jest konsultacja z lekarzem dermatologiem. Jeśli kurzajka jest bardzo bolesna, krwawi, szybko zmienia wygląd, lub gdy pojawia się nagle w dużej liczbie, może to być sygnał, że potrzebna jest profesjonalna diagnoza i leczenie. Szczególnie niepokojące są zmiany, które pojawiają się na twarzy, w okolicy narządów płciowych lub w miejscach drażliwych, gdzie nieumiejętne leczenie może prowadzić do blizn lub infekcji.
Osoby z osłabionym układem odpornościowym, na przykład cierpiące na cukrzycę, HIV/AIDS, lub przyjmujące leki immunosupresyjne, powinny zawsze skonsultować się z lekarzem przed podjęciem jakichkolwiek prób leczenia kurzajek. Ich organizm może mieć trudności z samodzielnym zwalczeniem wirusa, a niektóre metody leczenia mogą być dla nich niewskazane lub wymagać specjalnego nadzoru medycznego. W takich przypadkach lekarz dobierze najbezpieczniejsze i najskuteczniejsze metody terapii.
Jeśli domowe metody leczenia nie przynoszą rezultatów po kilku tygodniach regularnego stosowania, lub gdy kurzajki nawracają mimo prób samodzielnego usunięcia, również warto zasięgnąć porady specjalisty. Czasami kurzajki mogą być mylone z innymi zmianami skórnymi, takimi jak znamiona czy nawet niektóre nowotwory skóry, dlatego prawidłowa diagnoza jest kluczowa. Dermatolog dysponuje narzędziami i wiedzą, aby odróżnić kurzajkę od innych, potencjalnie groźniejszych zmian.
Dodatkowo, jeśli kurzajki powodują znaczny dyskomfort fizyczny lub psychiczny, utrudniając codzienne funkcjonowanie, wykonywanie pracy lub są powodem wstydu, lekarz może zaproponować metody leczenia, które są szybsze i bardziej skuteczne, takie jak krioterapię, elektrokoagulację czy leczenie laserowe. Pamiętaj, że lekarz jest w stanie ocenić sytuację indywidualnie i dobrać najlepszą strategię leczenia, minimalizując ryzyko powikłań i maksymalizując szansę na szybkie i trwałe pozbycie się niechcianych brodawek.