Zapalenie okostnej zęba
„`html
Zapalenie okostnej zęba, medycznie określane jako periostitis dentis, to stan zapalny błony otaczającej kość szczęki lub żuchwy, bezpośrednio przylegającej do korzenia zęba. Okostna, będąca bogato unaczynioną i unerwioną tkanką, odgrywa kluczową rolę w odżywianiu i regeneracji kości. Kiedy dochodzi do jej stanu zapalnego, objawy mogą być bardzo dokuczliwe i świadczyć o poważnym problemie stomatologicznym. Najczęstszą przyczyną periostitis jest infekcja bakteryjna, która rozprzestrzenia się z zęba lub jego otoczenia. Może ona wynikać z nieleczonej próchnicy, która głęboko uszkodziła tkanki zęba, prowadząc do martwicy miazgi i przejścia infekcji na tkanki okołowierzchołkowe. Równie częstą przyczyną jest powikłanie po leczeniu kanałowym, jeśli nie zostało ono przeprowadzone prawidłowo, lub gdy doszło do reinfekcji kanałów. Zapalenie okostnej może być również skutkiem urazu zęba, na przykład w wyniku uderzenia, wypadku czy nawet zbyt silnego zgryzu, który prowadzi do mikrourazów i stanu zapalnego. W niektórych przypadkach przyczyną mogą być choroby przyzębia, które doprowadziły do odsłonięcia korzenia i infekcji bakteryjnej w jego obrębie. Nie można również wykluczyć powikłań po ekstrakcji zęba, zwłaszcza jeśli zabieg był skomplikowany lub doszło do zakażenia rany pooperacyjnej. Zrozumienie pierwotnej przyczyny jest kluczowe dla skutecznego leczenia i zapobiegania nawrotom.
Proces zapalny w obrębie okostnej często rozpoczyna się od głębokiego stanu zapalnego w tkankach okołowierzchołkowych, czyli obszarze otaczającym wierzchołek korzenia zęba. Kiedy bakterie przedostaną się przez zakończenie kanału korzeniowego, wywołują tam reakcję immunologiczną organizmu. Tkanki reagują obrzękiem, zaczerwienieniem i bólem. W miarę postępu infekcji, proces zapalny może objąć okostną, która zaczyna reagować na bodźce chemiczne i bakteryjne wydzielane przez patogeny. Okostna, będąc ściśle związana z kością, poinformuje o swoim stanie poprzez silny, uporczywy ból. Niekiedy może dojść do gromadzenia się ropy w przestrzeni między okostną a kością, co prowadzi do jej odwarstwienia. Ten proces jest niezwykle bolesny, ponieważ tworzy się ciśnienie, które uciska na zakończenia nerwowe. Ważne jest, aby pamiętać, że zapalenie okostnej nie jest samodzielną chorobą, lecz konsekwencją innego, nierozwiązanego problemu w obrębie jamy ustnej. Zaniedbanie początkowych objawów, takich jak ból zęba czy dyskomfort podczas nagryzania, może prowadzić do rozwoju tego uciążliwego stanu. Dlatego tak istotna jest regularna higiena jamy ustnej oraz wizyty kontrolne u stomatologa, które pozwalają na wczesne wykrycie i leczenie potencjalnych zagrożeń, zanim rozwiną się w poważniejsze komplikacje.
Jakie są główne objawy zapalenia okostnej zęba
Najbardziej charakterystycznym i często pierwszym zauważalnym objawem zapalenia okostnej zęba jest silny, pulsujący ból zęba, który może promieniować do okolicznych tkanek, takich jak ucho, skroń czy szyja. Ból ten zazwyczaj nasila się podczas nagryzania, dotykania bolącego zęba, a także w nocy, co znacząco utrudnia codzienne funkcjonowanie i sen. Intensywność bólu może być bardzo różna, od łagodnego dyskomfortu po wręcz nie do zniesienia cierpienie, które nie ustępuje po zastosowaniu tradycyjnych środków przeciwbólowych. Kolejnym niepokojącym symptomem jest obrzęk. Może on pojawić się w obrębie dziąsła wokół chorego zęba, a także objąć znaczną część policzka, a nawet szczęki lub żuchwy. Obrzęk często towarzyszy zaczerwienienie i uczucie gorąca w dotkniętym obszarze. W niektórych przypadkach, zwłaszcza gdy proces zapalny jest zaawansowany, może dojść do pojawienia się ropnej wydzieliny z okolicy zęba lub przetoki, która jest małym kanałem tworzącym się w dziąśle, przez który ropa może się sączyć. Taka wydzielina często ma nieprzyjemny zapach i smak. Osoby cierpiące na zapalenie okostnej mogą odczuwać również ogólne osłabienie organizmu, gorączkę, dreszcze oraz powiększenie węzłów chłonnych w okolicy szyi. Zęba może stać się nadwrażliwy na bodźce termiczne, takie jak zimno czy gorąco. Trudności mogą pojawić się również podczas mówienia czy jedzenia, ze względu na tkliwość i ból w jamie ustnej.
Oprócz wymienionych symptomów, ważne jest zwrócenie uwagi na inne, subtelniejsze oznaki mogące świadczyć o zapaleniu okostnej. Ząb, który jest źródłem problemu, może stać się wyraźnie tkliwy w dotyku. Delikatne opukiwanie go przez stomatologa często wywołuje nasilenie bólu, co jest ważnym elementem diagnostyki różnicowej. W zaawansowanych stadiach zapalenia okostnej może dojść do rozchwiania zęba, który wydaje się być „wysunięty” z zębodołu, co jest wynikiem nacisku ropy i obrzęku tkanek. Zmiana koloru zęba na ciemniejszy, szarawy lub brunatny, może wskazywać na martwicę miazgi, która często jest pierwotną przyczyną stanu zapalnego. Niektórzy pacjenci zgłaszają również uczucie pulsowania lub „tykania” w obrębie szczęki lub żuchwy, które jest bezpośrednio związane z rozwijającym się procesem zapalnym i zwiększonym ciśnieniem w tkankach. Objawy te nie zawsze występują jednocześnie, a ich nasilenie zależy od wielu czynników, w tym od ogólnego stanu zdrowia pacjenta, jego odporności oraz szybkości rozwoju infekcji. Dlatego też, nawet jeśli pojawią się tylko niektóre z wymienionych symptomów, nie należy ich bagatelizować, lecz niezwłocznie skonsultować się ze stomatologiem, który przeprowadzi odpowiednią diagnostykę i postawi właściwą diagnozę.
Kiedy należy zgłosić się do dentysty z zapaleniem okostnej zęba
Niezwłoczne zgłoszenie się do gabinetu stomatologicznego jest absolutnie kluczowe, gdy tylko pojawią się pierwsze symptomy wskazujące na zapalenie okostnej zęba. Opóźnienie wizyty może prowadzić do poważniejszych komplikacji, rozprzestrzenienia się infekcji na sąsiednie tkanki, a nawet do ogólnoustrojowych powikłań. Szczególnie alarmujące powinny być następujące sytuacje: silny, pulsujący ból zęba, który nie ustępuje po zastosowaniu dostępnych środków przeciwbólowych; zauważalny obrzęk dziąsła lub policzka w okolicy bolącego zęba; obecność ropnej wydzieliny z okolicy zęba lub przetoki; gorączka i ogólne złe samopoczucie; nadwrażliwość zęba na dotyk lub opukiwanie; widoczne rozchwianie zęba. Nawet jeśli objawy są łagodne, ale utrzymują się przez dłuższy czas, warto skonsultować się ze specjalistą, ponieważ może to świadczyć o początkowym stadium procesu zapalnego, który wymaga interwencji. Pamiętaj, że stomatolog jest w stanie prawidłowo zdiagnozować przyczynę dolegliwości i wdrożyć odpowiednie leczenie. Samodzielne próby leczenia, np. stosowanie domowych sposobów czy leków bez recepty, mogą jedynie maskować objawy, nie eliminując źródła problemu, a w konsekwencji prowadząc do jego pogorszenia.
Ważne jest, aby nie lekceważyć żadnych niepokojących sygnałów ze strony jamy ustnej. Zapalenie okostnej zęba może być bowiem sygnałem ostrzegawczym o poważniejszych problemach, które wymagają natychmiastowej interwencji. Dotyczy to zwłaszcza sytuacji, gdy ból jest bardzo intensywny i uniemożliwia normalne funkcjonowanie. Nie należy czekać, aż dolegliwości same miną, ponieważ infekcja bakteryjna zazwyczaj postępuje, prowadząc do coraz poważniejszych uszkodzeń. W przypadku wystąpienia gorączki, dreszczy lub ogólnego osłabienia, które mogą świadczyć o rozprzestrzenianiu się infekcji, wizyta u stomatologa powinna być priorytetem. Należy również pamiętać, że niektóre choroby ogólnoustrojowe, jak np. cukrzyca, mogą wpływać na przebieg i nasilenie stanów zapalnych w jamie ustnej, dlatego osoby cierpiące na schorzenia przewlekłe powinny być szczególnie czujne. Wczesna diagnoza i leczenie zapalenia okostnej zęba nie tylko zapobiegają jego dalszemu rozwojowi, ale także minimalizują ryzyko powikłań, takich jak utrata zęba, uszkodzenie kości czy ogólnoustrojowe infekcje. Dlatego też, w przypadku jakichkolwiek wątpliwości lub niepokojących objawów, zawsze lepiej jest skonsultować się ze specjalistą.
Jak wygląda diagnostyka zapalenia okostnej zęba w gabinecie
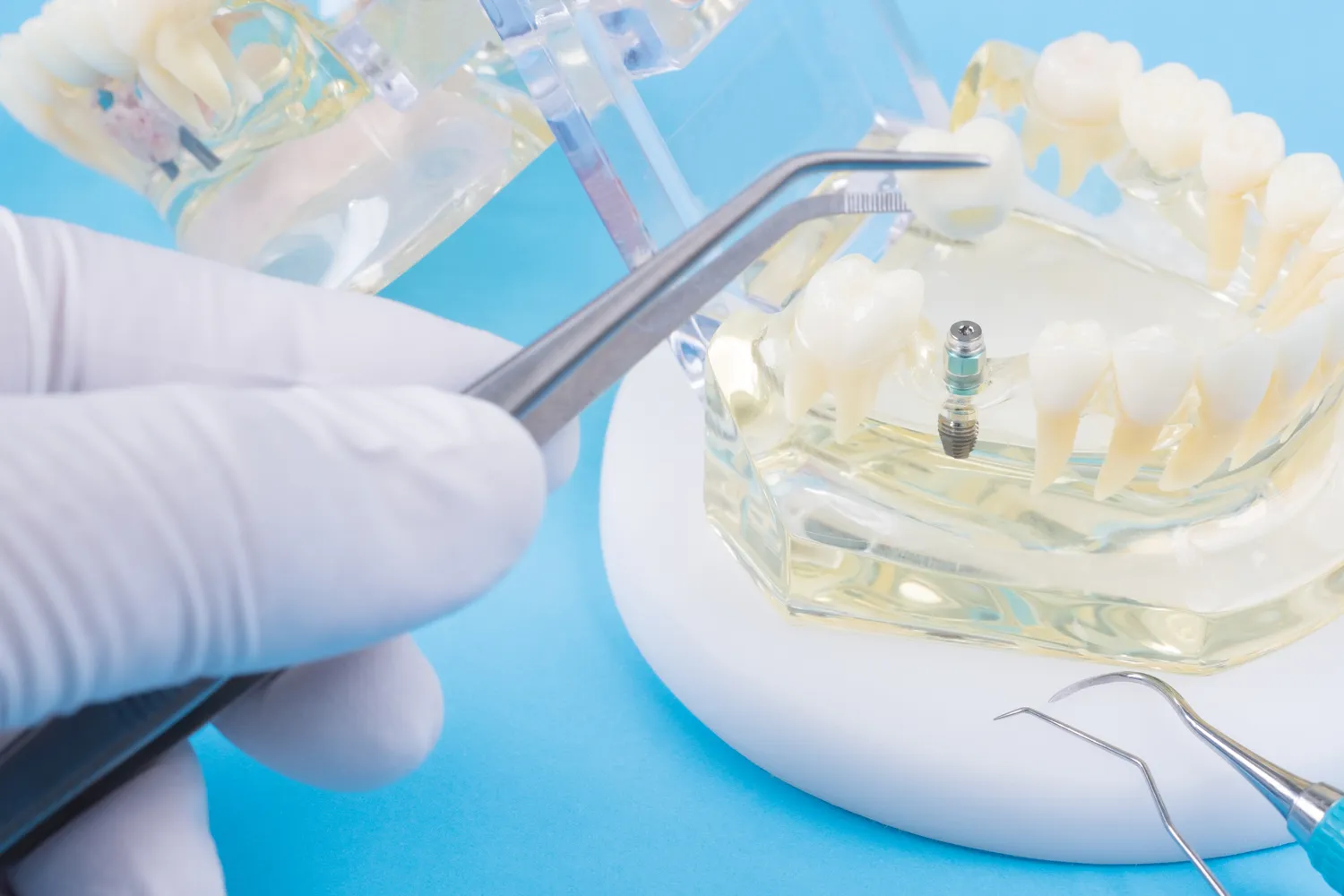
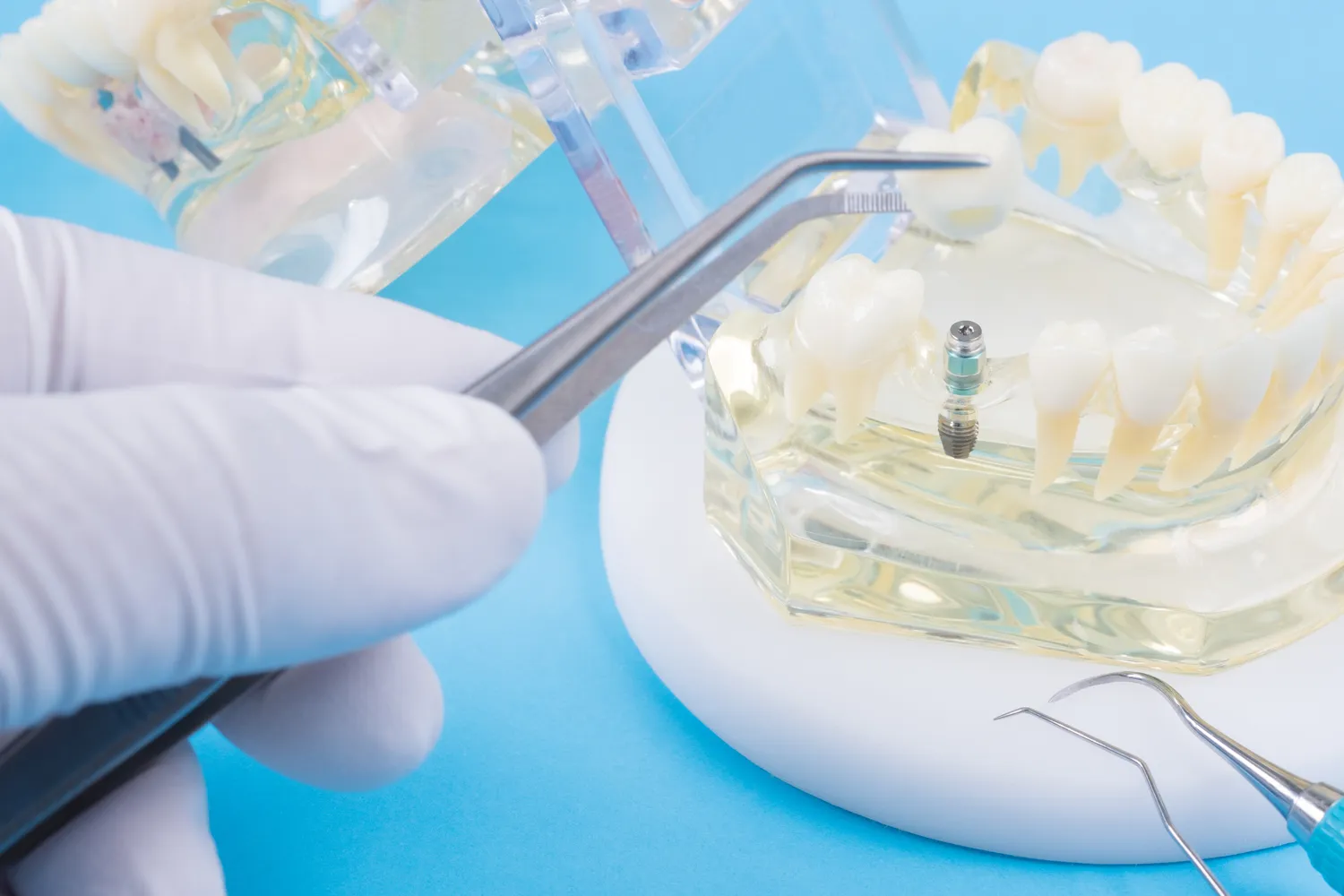
Proces diagnostyki zapalenia okostnej zęba w gabinecie stomatologicznym zazwyczaj rozpoczyna się od szczegółowego wywiadu z pacjentem. Stomatolog pyta o charakterystykę bólu, jego lokalizację, czas trwania, czynniki nasilające i łagodzące. Ważne są również informacje o ewentualnych wcześniejszych urazach, zabiegach stomatologicznych, chorobach ogólnoustrojowych oraz stosowanych lekach. Następnie przeprowadzane jest dokładne badanie jamy ustnej. Polega ono na ocenie stanu dziąseł, błony śluzowej, a także na zbadaniu samego zęba, który jest podejrzewany o bycie źródłem problemu. Stomatolog może wykonać testy sprawdzające reakcję zęba na zimno, ciepło, a także badanie palpacyjne i opukiwanie zęba, które często wywołują nasilenie bólu w przypadku zapalenia okostnej. Kolejnym kluczowym elementem diagnostyki jest wykonanie zdjęcia rentgenowskiego, zazwyczaj punktowego (zdjęcie zęba). Pozwala ono na wizualizację struktur kostnych wokół wierzchołka korzenia. Na zdjęciu RTG mogą być widoczne zmiany świadczące o procesie zapalnym, takie jak poszerzenie przestrzeni ozębnej, torbiele czy ropnie okołowierzchołkowe. W niektórych, bardziej skomplikowanych przypadkach, może być konieczne wykonanie tomografii komputerowej (CBCT), która dostarcza trójwymiarowy obraz badanej okolicy i pozwala na dokładniejszą ocenę zasięgu zmian zapalnych oraz stosunku zębów do struktur anatomicznych, takich jak nerwy czy zatoki szczękowe. Na podstawie zebranych informacji, stomatolog jest w stanie postawić trafną diagnozę i zaplanować dalsze leczenie.
Podczas badania klinicznego, stomatolog zwraca szczególną uwagę na wszelkie oznaki infekcji bakteryjnej. Może to być obecność płytki nazębnej, kamienia nazębnego, stany zapalne dziąseł (gingivitis) lub zaawansowane choroby przyzębia (periodontitis), które mogą predysponować do rozwoju zapalenia okostnej. Ocena ruchomości zęba jest również ważna – nadmierna ruchomość może świadczyć o postępującym procesie destrukcji kości. W przypadku podejrzenia obecności ropnia, stomatolog może próbować zlokalizować jego położenie i ocenić jego wielkość. Czasami może być konieczne wykonanie dodatkowych badań, takich jak posiew bakteriologiczny z wydzieliny ropnej, aby zidentyfikować konkretne szczepy bakterii odpowiedzialnych za infekcję i dobrać odpowiednią antybiotykoterapię. Warto pamiętać, że diagnostyka zapalenia okostnej zęba jest procesem wieloetapowym, który wymaga od stomatologa wiedzy, doświadczenia i zastosowania odpowiednich narzędzi diagnostycznych. Tylko dzięki precyzyjnemu określeniu przyczyny i zasięgu stanu zapalnego, możliwe jest wdrożenie skutecznego leczenia, które pozwoli na uniknięcie powikłań i przywrócenie zdrowia jamy ustnej pacjenta.
Jakie są dostępne metody leczenia zapalenia okostnej zęba
Leczenie zapalenia okostnej zęba zależy od jego przyczyny i zaawansowania. W większości przypadków konieczne jest leczenie stomatologiczne, które ma na celu usunięcie źródła infekcji i złagodzenie stanu zapalnego. Jeśli przyczyną jest głęboka próchnica lub martwica miazgi, pierwszym krokiem jest zazwyczaj przeprowadzenie leczenia kanałowego zęba. Polega ono na usunięciu zainfekowanej miazgi z wnętrza zęba, oczyszczeniu i dezynfekcji kanałów korzeniowych, a następnie ich szczelnym wypełnieniu. Celem jest eliminacja bakterii i zapobieganie dalszemu rozprzestrzenianiu się infekcji. W przypadkach, gdy leczenie kanałowe jest niemożliwe lub nieskuteczne, a ząb jest nieodwracalnie zniszczony, konieczna może być jego ekstrakcja (usunięcie). Po usunięciu zęba, rana jest starannie oczyszczana, aby usunąć wszelkie pozostałości tkanki zapalnej i zapobiec powikłaniom. Niezależnie od metody leczenia zęba, często stosowana jest antybiotykoterapia. Antybiotyki przepisywane są w celu zwalczania infekcji bakteryjnej i zapobiegania jej rozprzestrzenianiu się na inne obszary organizmu. Czas trwania i rodzaj antybiotyku dobiera lekarz w zależności od ciężkości stanu zapalnego i wrażliwości bakterii. Dodatkowo, w celu złagodzenia bólu i stanu zapalnego, lekarz może zalecić stosowanie leków przeciwbólowych i przeciwzapalnych, takich jak ibuprofen czy naproksen. Ważne jest również stosowanie odpowiedniej higieny jamy ustnej, płukanie jamy ustnej roztworami antyseptycznymi oraz stosowanie zimnych okładów na policzek w okolicy objętej obrzękiem, co może przynieść ulgę.
W niektórych przypadkach, gdy doszło do powstania ropnia, może być konieczne jego chirurgiczne nacięcie i drenaż. Procedura ta polega na wykonaniu niewielkiego nacięcia w ropniu, aby umożliwić swobodny odpływ ropy. Pozwala to na zmniejszenie ciśnienia i szybsze złagodzenie bólu. Po drenażu, rana jest płukana i zabezpieczana. W przypadku rozległych zmian zapalnych obejmujących kość, konieczne może być bardziej zaawansowane leczenie chirurgiczne, mające na celu usunięcie zmienionych chorobowo tkanek kostnych. W leczeniu zapalenia okostnej zęba wykorzystuje się również metody fizykoterapeutyczne, takie jak laseroterapia czy terapia ultradźwiękami, które mogą wspomagać proces gojenia i redukować stan zapalny. Po zakończeniu leczenia podstawowego, pacjent powinien pozostawać pod stałą kontrolą stomatologiczną, aby monitorować proces gojenia i zapobiegać nawrotom. Regularne wizyty kontrolne pozwalają na wczesne wykrycie ewentualnych powikłań i podjęcie odpowiednich działań. Pamiętaj, że skuteczność leczenia zależy od szybkiego zgłoszenia się do specjalisty i ścisłego przestrzegania jego zaleceń.
Jak zapobiegać nawrotom zapalenia okostnej zęba
Kluczową rolę w zapobieganiu nawrotom zapalenia okostnej zęba odgrywa przede wszystkim właściwa i regularna higiena jamy ustnej. Codzienne szczotkowanie zębów co najmniej dwa razy dziennie, z użyciem pasty z fluorem, oraz codzienne nitkowanie zębów lub stosowanie irygatora pozwala na usunięcie resztek pokarmowych i płytki bakteryjnej, która jest głównym sprawcą próchnicy i chorób przyzębia. Regularne wizyty kontrolne u stomatologa, najlepiej co sześć miesięcy, pozwalają na wczesne wykrycie i leczenie ewentualnych problemów, zanim przerodzą się w poważniejsze stany zapalne. Podczas wizyt stomatolog przeprowadza profesjonalne czyszczenie zębów, usuwając kamień nazębny, który jest siedliskiem bakterii i podrażnia dziąsła. Ważne jest również unikanie czynników, które mogą sprzyjać rozwojowi infekcji. Należą do nich między innymi: dieta bogata w cukry, palenie tytoniu, które osłabia układ odpornościowy i pogarsza ukrwienie tkanek jamy ustnej, a także nadmierny stres. Leczenie wszelkich schorzeń ogólnoustrojowych, które mogą wpływać na stan zdrowia jamy ustnej, takich jak cukrzyca, jest również istotne w profilaktyce.
Po zakończeniu leczenia zapalenia okostnej zęba, niezależnie od zastosowanej metody, niezwykle ważne jest przestrzeganie zaleceń stomatologa dotyczących dalszej pielęgnacji jamy ustnej. Może to obejmować stosowanie specjalistycznych płynów do płukania jamy ustnej o działaniu antybakteryjnym lub przeciwzapalnym, a także stosowanie delikatniejszych szczoteczek do zębów, aby uniknąć podrażnienia leczonej okolicy. W przypadku, gdy przyczyną zapalenia okostnej były problemy zgryzowe, stomatolog może zalecić noszenie szyny zgryzowej lub inne metody korekty zgryzu, aby zredukować nadmierne obciążenie zębów. Ważne jest również, aby pacjent był świadomy potencjalnych objawów nawrotu zapalenia okostnej i reagował na nie natychmiast, niezwłocznie zgłaszając się do stomatologa. Samodzielne próby leczenia czy ignorowanie pierwszych sygnałów mogą prowadzić do pogorszenia stanu i konieczności przeprowadzenia bardziej inwazyjnych zabiegów. Dlatego też, profilaktyka i czujność są najlepszą metodą zapobiegania nawrotom zapalenia okostnej zęba i utrzymania zdrowia jamy ustnej przez długie lata.
„`